Ressonância magnética do crânio: o que é, para que serve e quais doenças investiga?
Acidente vascular cerebral (AVC) e outras doenças neurológicas, como o Alzheimer, são detectadas pela ressonância magnética do crânio.
Graças ao amplo campo espacial, o exame viabiliza a identificação de pequenas lesões, colaborando para o diagnóstico precoce.
Também dá melhores chances de recuperação ao paciente, ainda que seja acometido por um tumor maligno.
O segredo das imagens em alta resolução da ressonância está em sua tecnologia moderna, que não emprega energias perigosas como a radiação ionizante.
Neste artigo, apresento um panorama completo da RM craniana, como é realizada e quais patologias identifica.

Trago também dicas para otimizar a emissão do laudo a distância com o suporte da telemedicina.
Acompanhe até o final para saber tudo sobre o exame!
O que é ressonância magnética do crânio?
Ressonância magnética do crânio é um exame que combina campo magnético e radiofrequência para fornecer imagens internas da cabeça.
Esse método diagnóstico pode ser realizado em diferentes porções do crânio, dependendo da finalidade e indicação médica.
Um exemplo é a popular angiorressonância, empregada para o estudo de anomalias nos vasos sanguíneos que irrigam o cérebro, como aneurismas e as próprias doenças isquêmicas.

Tanto a RM convencional quanto a angio-RM são procedimentos não invasivos, indolores e relativamente rápidos, considerando a complexidade da área examinada.
Elas podem ser conduzidas por técnicos em radiologia, desde que recebam o treinamento adequado para dominar as técnicas necessárias, obtendo imagens de qualidade.
No entanto, esse exame radiológico só pode ser interpretado por radiologistas especializados, responsáveis por compor e assinar o laudo médico.
O que é ressonância magnética do crânio com contraste?
A ressonância com contraste é o exame realizado com o suporte de um composto que evidencia partes moles e outros tecidos.
Geralmente, o meio de contraste utilizado é o gadolínio, que tem poucas contraindicações e não costuma provocar reações adversas.
O composto com a substância é injetado por via intravenosa antes da aquisição das imagens da RM, permitindo a visualização de estruturas que apareceriam escuras sem esse recurso.
Um exemplo são os vasos sanguíneos, que podem ter o interior observado através da angiorressonância com contraste.
A indicação de RM contrastada permite visualizar placas de ateroma, aneurismas e estruturas hipervascularizadas, como tumores no cérebro.
Para que serve a ressonância magnética do crânio?
De forma resumida, a ressonância magnética do crânio serve para mostrar imagens internas com qualidade, apoiando diagnósticos precisos.
Porque o exame permite a visualização de pequenas lesões, malformações e trechos enfraquecidos nas artérias, viabilizando a detecção de doenças em estágio precoce.

Lembrando que a ressonância magnética é considerada o melhor exame de imagem disponível atualmente, devido à qualidade dos registros gerados.
Ao contrário de outros métodos, como raio-X e tomografia computadorizada, a RM possibilita a observação de detalhes de partes moles, que são os tecidos menos densos do corpo.
Dessa forma, órgãos, músculos e vasos sanguíneos podem ser estudados sem intervenções cirúrgicas, reduzindo a morbidade.
Embora tenham inegável contribuição para a medicina moderna, radiografia e tomografia geram imagens mais ou menos nítidas conforme a densidade dos tecidos.
Isso faz os ossos aparecerem em destaque, mais claros, enquanto tecidos moles são retratados em tons escuros de cinza.
Outra vantagem da ressonância magnética está na dispensa de radiação ionizante, que tem efeito cumulativo relacionado ao desenvolvimento de diversos tipos de câncer.
Além do uso de contraste à base de gadolínio quando é preciso conferir destaque a uma estrutura, ou observar a trajetória percorrida pelo sangue nas artérias.
O gadolínio raramente causa reações adversas, enquanto os compostos iodados empregados nos exames radiográficos costumam desencadear alergias e outros efeitos colaterais.
É por isso que, muitas vezes, a RM craniana é solicitada para pacientes sensíveis, como gestantes e crianças.
Ela ajuda a tirar dúvidas após a realização prévia de outros exames de diagnóstico por imagem.
Quais doenças podem ser identificadas na ressonância magnética do crânio?
Mencionei algumas condições nos tópicos anteriores.
Agora, trago uma lista com as principais doenças diagnosticadas via RM craniana:
- Síndromes neurocutâneas geralmente detectadas na infância, como esclerose tuberosa e neurofibromatose
- Trauma e suas complicações crônicas, a exemplo de hidrocefalia e atrofia cerebral
- Acidente vascular cerebral (AVC) hemorrágico e outras hemorragias cranianas
- Complicações desencadeadas por obstruções nos vasos sanguíneos devido a condições como a aterosclerose
- Tumores (neoplasias) do sistema nervoso central, incluindo metástases
- Infecções granulomatosas como tuberculose, sarcoidose, doença de Lyme, sífilis, aspergilose, cisticercose, equinococose e toxoplasmose
- Meningite, encefalite e outros quadros infecciosos que acometem diferentes partes do crânio
- Atrofia cerebral decorrente da doença de Alzheimer, Parkinson, patologias metabólicas ou infecciosas.
A seguir, descubra qual a diferença entre ressonância magnética de crânio e tomografia computadorizada.
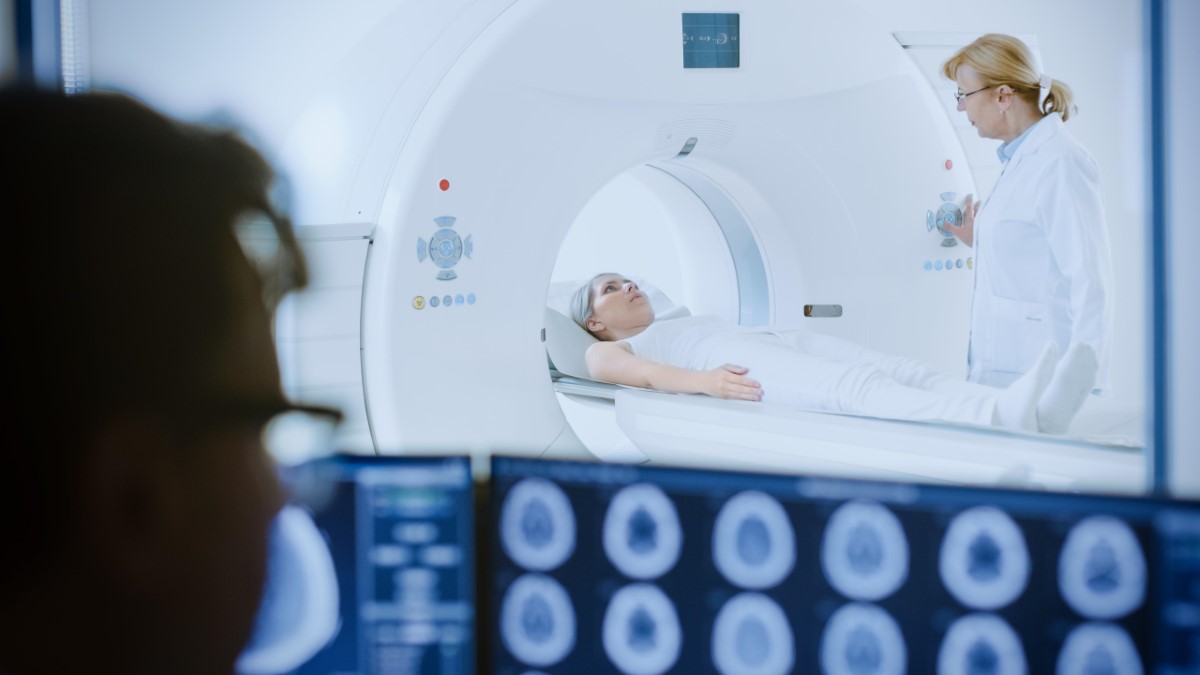
Ressonância magnética do crânio é um exame que combina campo magnético e radiofrequência
Qual a diferença entre ressonância magnética de crânio e tomografia computadorizada?
Tanto a tomografia quanto a ressonância do crânio são exames de altíssima qualidade para investigar doenças do sistema nervoso central.
A tomografia de crânio é mais rápida, busca alterações mais grosseiras e agudas, como AVC isquêmico ou hemorrágico.
Conforme expliquei anteriormente, ela também emprega radiação ionizante, sendo contraindicada para certos grupos de pacientes.
Quando a tomografia é com contraste, são necessários ainda mais cuidados devido a efeitos incômodos e maiores chances de alergia ao contraste iodado.
A RM do crânio é mais demorada, porém, não emprega raios X, utiliza mais recursos e consegue mostrar detalhes de doenças com programação de intervenção cirúrgica.
Na rotina, o médico costuma iniciar pedindo uma tomografia e pode solicitar uma ressonância em casos específicos.
Isso porque a tomografia tem menor custo, maior disponibilidade e rapidez.

No entanto, a ressonância oferece registros mais nítidos, que permitem esclarecer dúvidas sobre o diagnóstico e visualizar tecidos de menor densidade em detalhes.
Como é feita a ressonância magnética do crânio?
A ressonância magnética de crânio começa com a orientação e posicionamento do paciente na maca do equipamento de RM.
Caso esteja prescrito contraste, é feita punção para a administração do composto à base de gadolínio minutos antes do exame.
Na hora marcada, o aparelho de ressonância é ligado, movendo a maca onde está o paciente para dentro de seu grande tubo.
Em seguida, o ímã do equipamento forma um campo magnético que exerce influência sobre os átomos de hidrogênio que compõem as moléculas de água do corpo humano.
Os átomos são realinhados e, depois, voltam ao local de origem.
Esse movimento emite ondas de radiofrequência que são enviadas a um computador com algoritmo específico.
Os sinais são transformados em pixels (os menores pontos de uma imagem digital), permitindo a visualização de uma fotografia interna da cabeça.
Ao término da aquisição de imagens, o aparelho de RM é desligado, liberando o paciente para suas atividades de rotina.
Quanto tempo dura uma ressonância magnética do crânio?
O tempo necessário para o exame depende de fatores como a hipótese diagnóstica, indicação de contraste e necessidade de RM com sedação.
De forma geral, o procedimento pode durar de 30 minutos a mais de 1 hora, incluindo preparo, aquisição de imagens e dispensa do paciente.
Preparo para ressonância magnética do crânio
Embora tenha raras contraindicações, a RM exige a retirada de objetos metálicos, a fim de evitar que sejam atraídos pelo grande ímã do equipamento.
Por isso, o paciente deve se apresentar no dia do exame usando roupas confortáveis, sem partes de metal.
Os cabelos podem ser lavados, mas não é recomendado usar produtos sem enxágue, nem maquiagem – pois esses itens podem conter traços metálicos.
Confira uma lista com objetos que devem ser mantidos fora da sala com o aparelho de ressonância:
- Joias e bijuterias
- Grampo de cabelo
- Óculos
- Peruca
- Sutiã com aro
- Relógio
- Celular
- Bomba de infusão
- Aparelho auditivo.
Antes do procedimento, vale também orientar o paciente para que permaneça imóvel, evitando artefatos e o comprometimento das imagens.
Crianças e pessoas que têm dificuldade para se manter paradas podem receber uma sedação leve antes da RM de crânio.
Outro detalhe de interesse são os sons emitidos pelo aparelho de ressonância, que podem ser abafados com o uso de fones de ouvido.
Cabe ao técnico ou médico responsável informar que o paciente fica sozinho na sala da RM, mas pode se comunicar com ele a partir de um sistema de som com microfone.
Quem não pode fazer ressonância magnética do crânio?
Devido ao grande ímã presente no aparelho de RM, pessoas que tenham prótese coclear, alguns tipos de marcapasso cardíaco e outras próteses metálicas não devem realizar o exame.

Assim como quem possui implantes dentários antigos, que podem conter metais incompatíveis com a ressonância magnética.
Na dúvida, consulte seu dentista para confirmar o material utilizado.
A solicitação do exame é feita com cautela para pacientes com claustrofobia (medo de locais fechados), devido à necessidade de que permaneça imóvel dentro de um grande tubo.
Nesses casos, pode ser recomendada uma ressonância de campo aberto.
A indicação da RM para gestantes no primeiro trimestre de gravidez também deve ser avaliada, a fim de garantir que os benefícios superem os riscos.
A ressonância magnética do crânio serve para mostrar imagens internas com qualidade
Tipos de ressonância magnética do crânio
Para que seja possível uma interpretação adequada da ressonância magnética do crânio, é essencial fazer o pedido pelo exame correto.
Isso porque existem nove tipos de exames específicos e estes requerem solicitações distintas:
- Espectroscopia do crânio
- Perfusão encefálica
- Tractografia por ressonância
- Ressonância funcional do encéfalo
- Ressonância da base do crânio
- Ressonância do ângulo ponto-cerebelar
- Ressonância do ouvido interno
- Ressonância da região selar
- Ressonância de crânio com SWI.
Leia também: Como fazer a solicitação de exames médicos em clínicas e consultórios.
O que observar na laudagem da ressonância magnética do crânio?
Comentei, mais acima, que a interpretação da RM é reservada a radiologistas especializados na área do exame.
No caso da ressonância do crânio, essa tarefa cabe a neurorradiologistas, que deverão analisar fatores que interferem na qualidade das imagens geradas, mudanças na anatomia e funcionalidade do sistema nervoso central.
Inicialmente, é importante que se atentem a três pontos de atenção:
A escolha do aparelho de ressonância foi adequada?
A interpretação da ressonância magnética do crânio vai depender de fatores como a potência do aparelho.
Escolha serviços que tenham aparelhos modernos de 3 tesla.
A diferença entre 1,5 e 3 tesla está no grau de definição e nitidez final das imagens.
Isso define por exemplo alterações muito sutis numa doença, que pode passar despercebida.
A solicitação do exame está correta?
Saber qual o tipo de exame de ressonância magnética do crânio é fundamental para investigar a doença que está sendo suspeita.
Atente para os diversos tipos de exames de ressonância magnética de crânio que descrevi no tópico anterior.
A descrição é com um diagnóstico ou apenas descreve alterações comuns?
Existem alterações indiscutíveis da presença de uma doença e, nesse caso, a conclusão do laudo de RM vem com o diagnóstico sugestivo.
Porém, cabe avaliar alterações comuns a várias doenças.
Afinal, numa investigação de doença complexa, pequenos detalhes irão ajudar o médico solicitante a formular o diagnóstico com mais certeza do que o radiologista, que não conhece o paciente.

Como interpretar uma ressonância magnética do crânio?
A interpretação das imagens deve ser feita com base na suspeita clínica e no histórico do paciente.
O pedido pela RM craniana pode ser feito por médicos generalistas e especialistas, a exemplo de:
- Neurologistas
- Oncologistas
- Cirurgiões vasculares
- Clínicos gerais
- Geriatras
- Pediatras.
Eles podem solicitar a RM para atestar ou afastar uma hipótese diagnóstica, obtendo imagens mais nítidas que os registros de outros exames radiológicos.
Os registros produzidos pelo aparelho de ressonância permitem visualizar detalhes de malformações congênitas, fraturas, contusões e diferentes tipos de hematomas.
Aqui estão as seis alterações comuns:
1. Fraturas
A ressonância permite visualizar se a fratura do crânio deprime ou não o seu contorno.
Se isso ocorrer, dependendo da localização, o caso pode necessitar de intervenção cirúrgica.
Eventualmente, as imagens podem mostrar ar em espaços extras cerebrais, o que pode aumentar a chance de infecções.
2. Hematomas intracerebrais
Quando ocorrem, podem empurrar as estruturas adjacentes, dependendo do tamanho.
Geralmente ocorrem na hora do trauma, porém podem surgir até 48 horas depois.
3. Hematomas epidurais
As meninges são camadas que protegem o sistema nervoso central, incluindo a medula espinhal, composta por três camadas.
A mais externa que é a dura-máter, a intermediária é a aracnóide e a interna é chamada pia-máter.
Hematomas que ocorrem entre a dura-máter (a membrana mais externa) e o osso geralmente aparecem quando uma artéria é rompida pelo trauma da parte óssea.
Nesses casos, é importante avaliar o tamanho para saber se a conduta é expectante ou cirúrgica.
4. Hematomas subdurais
O hematoma subdural ocorre entre a camada mais externa da meninge (dura-máter) e a intermediária (aracnóide).
É mais difuso que o hematoma epidural, porque não ocorre resistência ao seu espalhamento.
É associado à contusão ou lesões cerebrais, podendo ocorrer deslocamento de estruturas.
5. Hematoma subaracnoideo
Hematoma que ocorre entre a aracnoide e a pia mater – a camada mais interna da meninge.
6. Contusão
É a lesão mais comum depois de um trauma.
Ocasiona a morte de uma parte do tecido (edema ou inchaço) e focos de hemorragia.

Quanto custa uma ressonância magnética do crânio?
O preço pode variar bastante, de cerca de R$ 400 até mais de R$ 3 mil.
O valor é influenciado por uma série de fatores, desde a complexidade do exame até a localidade e centro de diagnósticos escolhido.
Benefícios da telemedicina para a ressonância magnética do crânio
Criada para conectar profissionais de saúde e pacientes, a telemedicina viabiliza o telediagnóstico para a RM, gerando o laudo eletrônico com agilidade.
Plataformas modernas como a Telemedicina Morsch permitem, inclusive, o envio automático dos arquivos em DICOM ao sistema PACS, bastando uma configuração prévia.
Dessa forma, as imagens são transmitidas ao nosso time de especialistas, a fim de que um neurorradiologista inicie sua interpretação à luz do histórico do paciente e suspeita clínica.
Ele anota os achados e conclusões no laudo online, assinado digitalmente para atestar a autenticidade e entregue em minutos.
Nosso software de telemedicina em nuvem funciona 24 horas por dia, 7 dias por semana, mesmo aos domingos e feriados.
Assim, fica fácil diversificar a equipe de radiologistas da sua clínica sem ter que contratar um novo integrante.
É só manter técnicos em radiologia capacitados e a estrutura para realizar a RM craniana e outros exames, delegando sua interpretação aos especialistas da Telemedicina Morsch.
Conheça todas as vantagens da telemedicina radiológica.
Conclusão
Espero ter contribuído para aprofundar seus conhecimentos sobre a ressonância magnética do crânio.
Complexo e relevante, esse exame requer habilidades específicas para a interpretação e diagnóstico correto.
A boa notícia é que dá para contar com o suporte da Telemedicina Morsch para obter laudos com rapidez, reforçando sua equipe de radiologistas.
Se achou o conteúdo interessante, leia mais artigos sobre radiologia que publico aqui no blog.