Como aplicar o protocolo de morte encefálica

O protocolo de morte encefálica é um procedimento inerente de todo médico que trabalha em instituições de saúde hospitalares e ambulatoriais e lidam frequentemente com a finitude da vida.
Essa é uma questão essencial para profissionais de saúde, pois compreende estabelecer quando o cérebro deixa de funcionar de maneira irreversível e as condutas a adotar a partir daí.
Ao mesmo tempo, o assunto interessa bastante aos familiares do paciente envolvido. Afinal, nesses casos, pode haver a intenção de realizar a doação de órgãos — o que depende dessa confirmação.
Um levantamento divulgado há alguns anos constatou que 60% das mortes encefálicas no país não foram notificadas. Como razões principais para isso, foram citadas a falta de condições técnicas, a desinformação médica e o despreparo da família perante a morte.
Perceba que estamos diante de um cenário desafiador, cuja reversão depende da contribuição de profissionais da saúde e unidades médicas, algo que começa com uma orientação direcionada a essa finalidade.

A boa notícia, no entanto, é que a tecnologia pode ajudar a reconhecer os dados vitais do paciente bem como a ausência de atividade neurológica de forma a concluir o diagnóstico.
Por isso, se você deseja compreender as classificações e etapas para a constatação de morte cerebral, acompanhe este artigo sobre protocolo de morte encefálica até o fim.
Você vai conhecer os exames complementares para protocolo de morte encefálica e o passo a passo desse procedimento. Boa leitura!
O que é uma morte encefálica?
Morte encefálica pode ser definida como a perda completa e irreversível das funções do encéfalo — parte que comanda todas as atividades do organismo.
Para entender melhor sobre isso vamos caracterizar as estruturas cerebrais.

O encéfalo é formado por cérebro, cerebelo e tronco encefálico, respondendo pelas ações neurológicas do corpo.
Esse conjunto controla as funções essenciais do ser humano, como respiração, e influencia nos batimentos cardíacos.
Segundo o Conselho Federal de Medicina (CFM), a morte encefálica é caracterizada pela cessação das atividades corticais — do córtex cerebral — e do tronco encefálico.
A ausência dessas funções implica em morte, pois o paciente não é mais capaz de respirar, manter a temperatura ou pressão necessárias para a sobrevivência.
Diagnosticar a morte encefálica é importante para evitar tratamentos inócuos, assim como liberar leitos e aparelhos e orientar os familiares, que podem optar pela doação de órgãos.
Antes de declarar que a pessoa está morta do ponto de vista cerebral, médicos precisam seguir diversas exigências, a fim de evitar erros ou antecipar um problema antes de transcorrido o processo natural de deterioração do cérebro.
Assim, é possível fornecer um diagnóstico mais acertado.
Essas exigências formam um protocolo para confirmação da morte encefálica, que vou detalhar nos próximos tópicos.
Qual a diferença entre morte cerebral e morte encefálica?
Como expliquei acima, para que a morte encefálica seja confirmada, é necessário constatar a ausência de atividades das três áreas do encéfalo: cérebro, cerebelo e tronco encefálico.
No entanto, é o cérebro que controla as funções vitais. Por isso chamamos de morte cerebral.

Se as suas funções cerebrais cessam, todas as outras entrarão em colapso, mais cedo ou mais tarde, dependendo da causa inicial e do tempo para atingir todas as regiões.
Por isso, as expressões morte encefálica e morte cerebral costumam ser usadas como sinônimos, fazendo referência à morte clínica, legal e social.
Contudo, para efeitos clínicos, o termo morte encefálica é mais apropriado.
Qual a diferença entre morte encefálica e coma?
Segundo este parecer do CFM, no coma, o indivíduo não demonstra conhecimento de si próprio e do ambiente, devido a lesões no tronco encefálico e/ou no córtex cerebral.
Esse estado é caracterizado pela ausência ou extrema diminuição do nível de alerta comportamental, o nível de consciência.
Nesse caso, o paciente não responde aos estímulos internos e externos, mantendo os olhos fechados.
O estado de coma pode ser mais ou menos grave, de acordo com o comprometimento motor, sensitivo, do nível de consciência, dos reflexos e outras funções neurológicas.
A condição mais grave, chamada coma irreversível ou Estado Vegetativo Persistente (EPV), provoca um coma profundo e prolongado, no qual só estão ativas respostas neurológicas reflexas.
Aqui, o paciente já não tem uma vida voluntária, o que pode ser confundido com a morte encefálica. Entretanto, uma pessoa em estado vegetativo ainda mantém alguma atividade neurológica — ou seja, está viva.
Já na morte encefálica, mesmo que alguns órgãos continuem funcionando, eles deverão parar pouco depois do desligamento dos aparelhos aos quais o paciente está conectado.
Isso porque a região responsável pelo comando das atividades essenciais à vida já não funciona sozinha.
Pode ser difícil diferenciar o estado de coma da morte encefálica principalmente para familiares e pessoas próximas.
Afinal, em ambos os casos, o paciente estará deitado em um leito hospitalar e ligado a aparelhos semelhantes.
Logo após o diagnóstico de morte encefálica, o indivíduo parece apenas dormir, mantendo-se quente e com o coração batendo.
Isso se deve pelos aparelhos que fornecem oxigênio a fim de manter os órgãos em funcionamento — para uma possível doação.
Mas a diferença fundamental é que um indivíduo em coma é capaz de se recuperar, com ou sem sequelas.
Já quando constatada a morte encefálica, não existe possibilidade de recuperação.
Quais são as principais causas da morte encefálica?

Principais causas da morte encefálica
Assim como no coma, a morte encefálica pode ter diversas causas. Em todas elas, há uma grave agressão ao encéfalo, que afeta e paralisa as atividades vitais do paciente, que podem ser físicas ou de origem patológica.
Entre as principais causas, posso destacar:
- traumatismo craniano — lesões decorrentes de “pancadas” na cabeça;
- aumento da pressão dentro do crânio decorrente de doenças, traumas e outras causas;
- edema (inchaço) cerebral;
- prada cardiorrespiratória proveniente de diversos eventos patológicos;
- Acidente Vascular Cerebral (AVC) — quando há interrupção da irrigação do cérebro pelo sangue;
- tumores cerebrais ou que se desenvolveram em decorrência de metástase;
- falta de oxigênio no cérebro;
- overdose de drogas ou medicamentos.
Quais são os critérios de morte encefálica no Brasil?
O diagnóstico atual da morte encefálica consiste na morte baseada na ausência de todas as funções neurológicas.

Essa definição está fundamentada nos avanços do conhecimento sobre patologias e o funcionamento do corpo humano.
Todavia, nem sempre foi assim. Este artigo, assinado pelo neurocirurgião Eric Grossi Morato, relata que, na Grécia antiga, o músculo cardíaco era tido como o centro das emoções humanas.
O conceito de morte, portanto, envolvia a cessação dos batimentos cardíacos e da respiração.
Séculos mais tarde, cientistas e médicos descobriram que o centro da vontade e da coordenação das ações humanas é, na verdade, o cérebro.
Então, o conceito legal e clínico de morte passou a ser relacionado ao encerramento permanente das atividades do encéfalo.
Sob a perspectiva da legislação, a morte encefálica encontra respaldo na Resolução CFM nº 2173, publicada em novembro de 2017.
A norma exige três pré-requisitos para a constatação de morte encefálica:
- coma com causa conhecida e irreversível;
- ausência de hipotermia, hipotensão ou distúrbio metabólico grave;
- exclusão de intoxicação exógena ou efeito de medicamentos psicotrópicos.
Em outras palavras, o paciente deve estar em coma e não responder a estímulos externos nem ter reflexos, além de apresentar apneia (parar de respirar).
Para diagnosticar a morte encefálica, o CFM prevê a adoção de um protocolo específico.
A seguir, falo mais sobre o assunto.
Protocolo de Morte Encefálica
Como comentei, a Resolução CFM nº 2173 define os critérios do diagnóstico de morte encefálica.
O texto afirma que esse diagnóstico deve se basear em critérios precisos, bem estabelecidos, padronizados e que possam ser executados por médicos em todo o Brasil.
As diretrizes formam o protocolo de morte encefálica, com previsão de ser executado por dois médicos que não participem das equipes de remoção e de transplante.
Os profissionais precisam ter, no mínimo, um ano de experiência no atendimento de pacientes em coma, além de terem realizado dez diagnósticos de morte encefálica.
Também precisam ser especializados em medicina intensiva, medicina intensiva pediátrica, neurologia, neurologia pediátrica, neurocirurgia ou medicina de emergência.
1ª etapa: critérios para abertura, premissas ou pré-teste
Antes de iniciar o protocolo de morte encefálica, o médico confirma se não há fatores que impactam na condição clínica do paciente.
Caso tenha alguma situação excludente, o protocolo não é iniciado.
Os procedimentos para diagnosticar a morte encefálica só devem ser realizados em indivíduos que estejam em coma não perceptivo, ausência de reatividade supraespinhal e apneia persistente.
Além disso, cabe lembrar que o quadro clínico precisa cumprir os seguintes pré-requisitos:
- presença de lesão encefálica de causa conhecida e irreversível;
- ausência de fatores tratáveis que confundiriam o diagnóstico;
- temperatura corporal superior a 35ºC;
- saturação arterial de acordo com critérios estabelecidos na tabela da Resolução CFM nº 2173;
- tratamento e observação no hospital, pelo período mínimo de seis horas;
- em caso de encefalopatia hipóxico-isquêmica, essa observação se estende por um período mínimo de 24 horas.
Encefalopatia hipóxico-isquêmica é uma síndrome causada pela redução na oxigenação do sangue, combinada à elevação de dióxido de carbono (asfixia) e isquemia — esta sendo uma diminuição do fluxo sanguíneo que, em geral, é causada por bloqueios em artérias e veias.

Para que a morte encefálica seja confirmada, é preciso realizar dois exames clínicos, um teste de apneia e um exame complementar comprobatório.
Durante os procedimentos, o paciente fica conectado a aparelhos de ventilação mecânica, que o manterão respirando até a confirmação da morte encefálica.
2ª etapa: nível de consciência (Escala de coma de Glasgow)
Cumpridos os pré-requisitos, o primeiro teste do protocolo de morte encefálica pode ser iniciado.
Esse procedimento tem como objetivo avaliar o nível de consciência do paciente — ou seja, o grau de alerta comportamental que o indivíduo apresenta.
Medi-lo pode ser bastante complexo, pois depende das respostas do paciente e de como são avaliadas.
Atualmente, existem escalas criadas para padronizar os diferentes níveis de consciência, e uma das mais aceitas é a escala de coma de Glasgow.
Essa escala permite uma avaliação rápida e de fácil compreensão, sendo amplamente utilizada em casos graves e traumatismos.
A ferramenta considera três testes:
- abertura ocular;
- capacidade verba;
- capacidade motora.
Eles atribuem pontos de acordo com a resposta do paciente. Uma pontuação abaixo de 8 indica estado de coma.
Para confirmação de morte encefálica, o score deve ser o mais baixo possível: 3.
Isso significa que o paciente está em coma não perceptivo, ou seja, não abre os olhos, não consegue falar e não se movimenta.
3ª etapa: exame clínico neurológico e reflexos
Depois de confirmado o coma não perceptivo, o médico testa os reflexos do tronco encefálico do paciente. São verificados:
- reflexos pupilar (resposta à luz);
- córneo-palpebral (ausência de fechamento das pálpebras ao toque da córnea);
- óculo-cefálico;
- vestíbulo-ocular;
- tosse.
O reflexo óculo-cefálico consiste em girar a cabeça para ambos os lados, mantendo os olhos do paciente abertos, para observar se eles se movimentam dentro da órbita.
Já o reflexo vestíbulo-ocular serve para certificar a ausência de movimento dos olhos, irrigando cada ouvido com líquido gelado.
Por fim, no teste de tosse, caso não ocorra reação, náusea, sucção, movimentação facial ou deglutição, o paciente vai para o teste de apneia.
4º etapa: teste de apneia
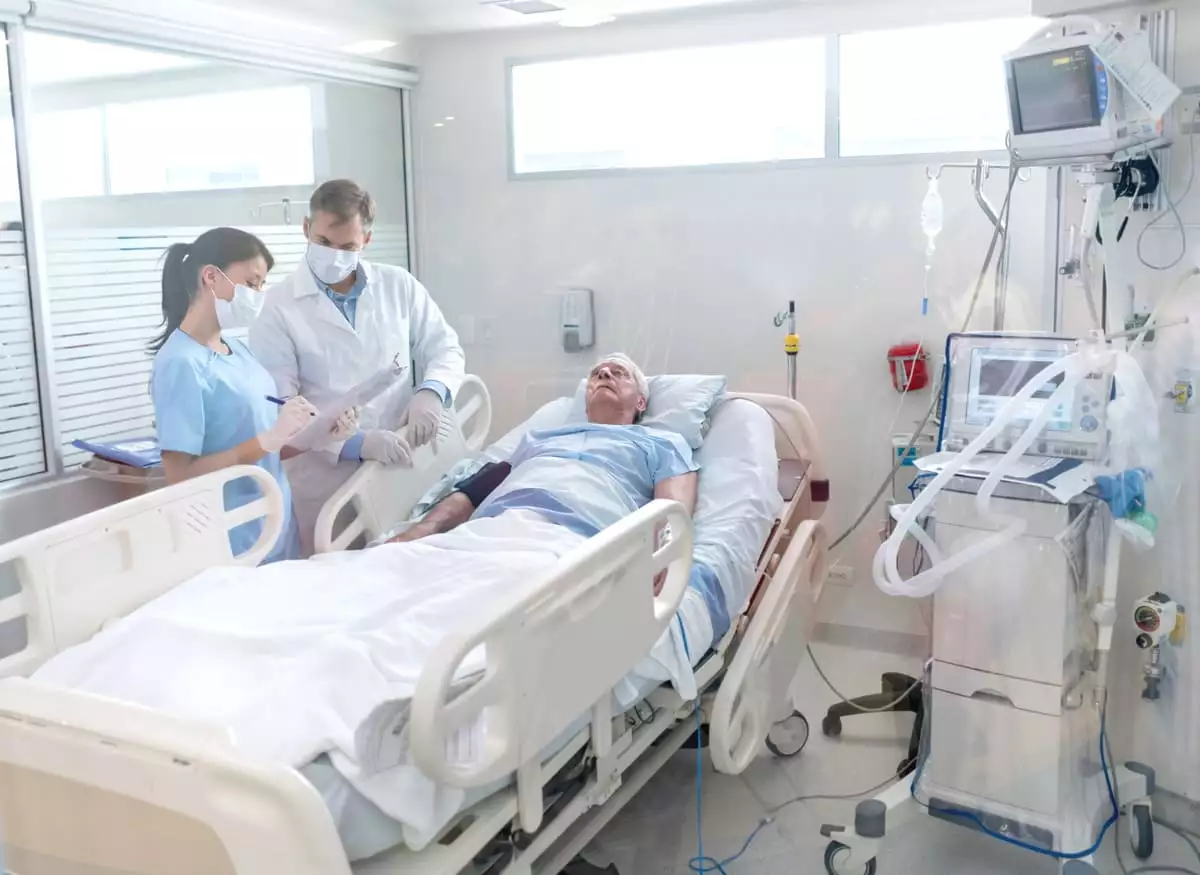
O teste de apneia é uma das etapas durante a realização do protocolo de morte encefálica
É um dos últimos recursos, realizado quando o indivíduo não respondeu aos demais testes.
Esse procedimento serve para verificar se há qualquer movimento respiratório do paciente, que é desconectado do aparelho de ventilação mecânica e recebe estímulo com oxigênio.
Nesse sentido, as atenções serão voltadas para os movimentos de expiração e inspiração voluntária, observando a elevação da caixa torácica, sem ajuda dos equipamentos de ventilação mecânica.
Se o paciente permanecer muito tempo sem apresentar esses movimentos, na denominação de apneia, pode-se constatar a morte encefálica.
5º etapa: exame complementar confirmatório
Além dos testes clínicos, a legislação brasileira exige pelo menos um exame diagnóstico complementar para atestar a morte encefálica.

Esse procedimento precisa confirmar ausência de atividade elétrica, metabólica ou de perfusão (fluxo) sanguínea do encéfalo.
Eletroencefalograma (EEG), arteriografia e doppler transcraniano são comumente utilizados para constatar a morte encefálica.
Outros exames também podem ser solicitados pelo médico, considerando a situação clínica e os equipamentos médicos disponíveis na unidade de saúde.
6ª etapa: segundo exame neurológico e reflexos (feito por outro especialista)
Por último, um segundo especialista testa novamente os estímulos do paciente.
Esse procedimento é feito por um profissional capacitado para diagnosticar a morte encefálica e deve obedecer aos intervalos especificados na Resolução CFM nº 2173.
Para crianças com idade entre sete dias e dois meses incompletos, o intervalo mínimo é de 24 horas. De dois a 24 meses incompletos, de 12 horas. Acima de dois anos, de uma hora.
Eletroencefalograma na morte cerebral
O EEG é o exame mais utilizado para confirmar a ausência de atividade elétrica no cérebro, no Brasil e no mundo, como protocolo de morte encefálica.
Ele é relativamente simples, não invasivo e tem alta sensibilidade, mostrando a inatividade em pacientes com morte cerebral.
Para o diagnóstico de morte encefálica, recomenda-se que o teste seja feito com oito derivações.
Cada derivação representa uma linha no traçado do eletroencefalograma, correspondendo ao registro — ou não — de estímulos elétricos.
Quando o paciente está em morte encefálica, não há presença dos estímulos necessários ao funcionamento do cérebro.
Passos para finalizar o protocolo de morte encefálica
Após realizar todos os procedimentos necessários para confirmação da morte encefálica é preciso continuar os tramites para liberação dos órgãos em caso de doação ou do corpo para o sepultamento.
Nesse sentido, o primeiro passo é comunicar o resultado ao médico assistente, apontando os desfechos do testes, as condições de realização e a presença de outros especialistas em casos mais complexos.
Os formulários sobre a morte encefálica devem conter:
- os dados mensurados;
- o horário e o tipo de cada teste realizado;
- os profissionais que os executaram;
- se houve uso de medicamentos para manter a perfusão sanguínea;
- se ocorreu uso prévio de antibacterianos; entre outras informações.
Assim que os procedimentos médicos estiverem completos, o próximo passo é avisar a família.
Com isso, pode-se dar início aos trâmites sobre a doação de órgãos ou à comunicação aos demais interessados para que obtenha a declaração de óbito.
Se a família optar pela doação, o processo envolverá a retirada de cada órgão ainda no ambiente hospitalar. Caso contrário, os procedimentos serão realizados pelo necrotério e funerária.
Ressalta-se que a doação de órgãos deve ser sempre incentivada, visto a grande fila de espera por transplantes que podem resgatar o estado de saúde de pacientes debilitados clinicamente.
No entanto, o respeito pela decisão da família ou ausência de informações do doente que veio a óbito pode ser um complicador, principalmente nesse momento de dor e sofrimento familiar.
Telemedicina na emissão de laudo a distância do eletroencefalograma na morte cerebral
Segundo a Resolução CFM nº 2173, o laudo do exame complementar é de responsabilidade de um médico especialista no método em situações de morte encefálica.

Cumprir essa determinação não é fácil, principalmente em locais remotos, onde faltam médicos de diversas especialidades.
Como resposta a essa barreira, hospitais têm recorrido a serviços de laudos a distância.
Contratando empresas que ofertam a telemedicina com qualidade, é possível obter laudos seguros, confiáveis e de forma ágil.
Basta que os médicos realizem o eletroencefalograma com um equipamento digital e compartilhem os resultados via plataforma de telemedicina.
Assim, especialistas qualificados vão avaliar os dados do teste e do paciente, registrando suas conclusões no laudo médico, que é assinado digitalmente.
O documento fica disponível on-line, na mesma plataforma, sendo acessado pelos médicos da unidade de saúde a partir de login e senha.
Dessa forma, os especialistas do hospital não precisam mais dedicar longos períodos na interpretação do exame complementar.
Essa facilidade de emissão de laudos a distância por meio das ferramentas da telemedicina é um avanço para aquelas instituições que optam por essa modalidade, além de otimizar todo o processo de morte encefálica.
Conclusão

Um somatório de etapas são necessários para um diagnóstico correto de morte encefálica.
Saber como realizar o processo de morte encefálica e as suas etapas é fundamental para não incorrer em erros que podem ser prevenidos.
Por isso, neste artigo, vimos conceitos, legislação e metodologias usadas no protocolo de morte encefálica, bem com os trâmites para iniciar as etapas obrigatórias.
O protocolo é complexo, mas extremamente necessário para diagnósticos acertados, o que favorece a abordagem médica e a decisão da família quanto à possibilidade de doação de órgãos, por exemplo.
Além disso, é possível contar atualmente com recursos tecnológicos para viabilizar esse processo.
As empresas que oferecem soluções via telemedicina estão sendo requeridas nessa empreitada.
É o caso da Telemedicina Morsch, que auxilia sua equipe nesse processo, disponibilizando laudos com segurança, praticidade e agilidade.
Também vale destacar a garantia de maior produtividade para as instituições clínicas, proporcionando também redução de custos em longo prazo.
Agora que já compreendeu todo o protocolo de morte encefálica, não deixe de compartilhar o conteúdo em suas redes sociais!